Swiss Health Web
EMH Schweizerischer Ärzteverlag AG
Farnsburgerstrasse 8
CH-4132 Muttenz
+41 (0)61 467 85 55
support@swisshealthweb.ch
www.swisshealthweb.ch
EMH Schweizerischer Ärzteverlag AG
Farnsburgerstrasse 8
CH-4132 Muttenz
+41 (0)61 467 85 55
support@swisshealthweb.ch
www.swisshealthweb.ch



Gemäss einer Schätzung der Schweizerischen Vereinigung Psychiatrischer Chefärztinnen und Chefärzte (SVPC) und niedergelassener Psychiater:innen läuft die Schweiz Gefahr, ab etwa dem Jahr 2030 substantiell zu wenig in der Praxis niedergelassene Psychiater:innen zu haben. Dies steht im Gegensatz zu internationalen Trends, die ein zunehmendes Interesse von Kandidat:innen am Fach Psychiatrie und Psychotherapie verzeichnen.


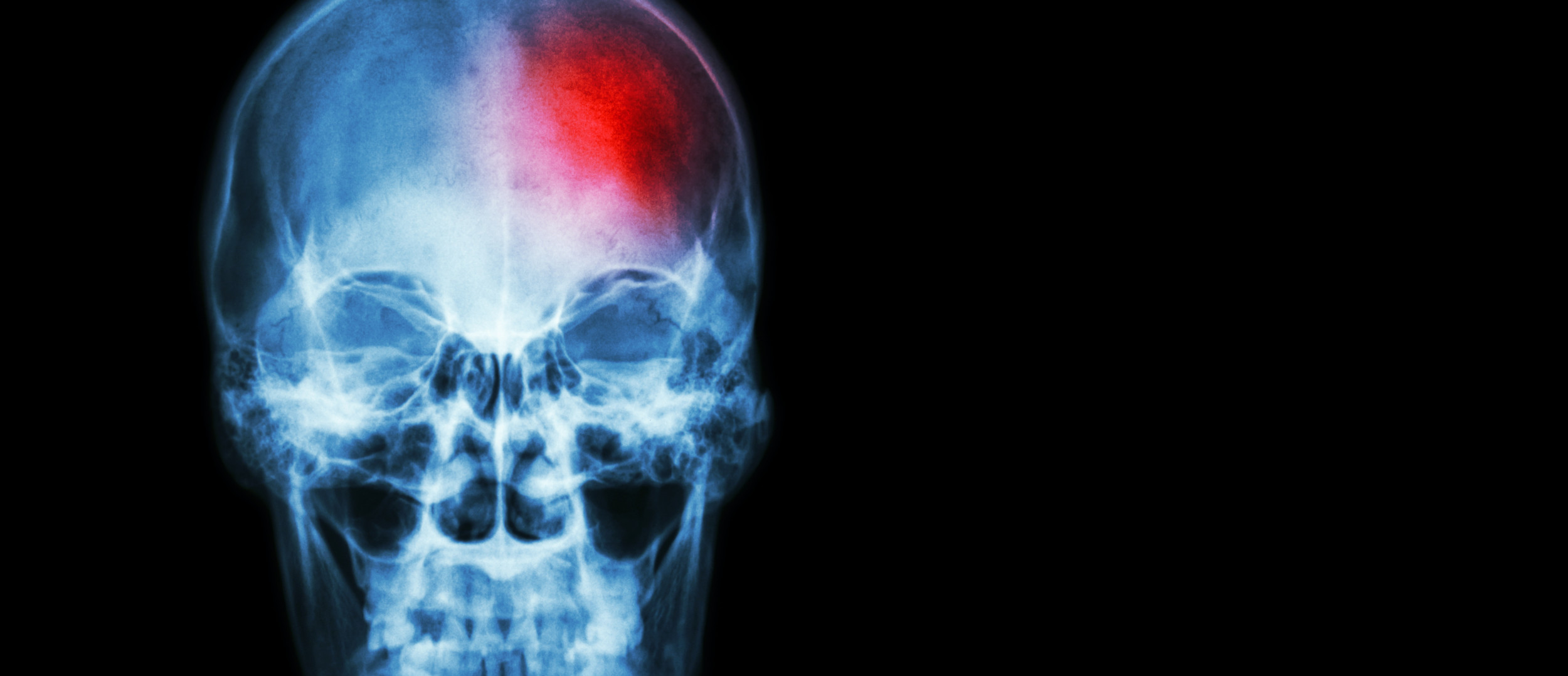
Autoimmune encephalitis (AE) is the most common form of encephalitis of noninfectious etiology and is caused by autoantibodies targeting different neural epitopes. AE classically presents as a syndrome of rapidly progressive encephalopathy with memory deficits, altered mental status and/or psychiatric symptoms.


Ma maman, une suissesse, issue de la bourgeoisie, était fille unique. Dynamique, généreuse, solaire, elle occupait un poste de laborantine dans un centre médical. Lorsqu’elle rencontra mon père, originaire d’une petite ville en Espagne, il était charmant et gentil. Il travaillait comme aide-maçon en Suisse romande. Séduite, ma maman avait eu le coup de foudre pour mon père et bien qu’elle fût déjà fiancée avec un autre jeune homme, elle le quitta...


Mental health problems affect men and women differently and women have a higher prevalence of mental health issues than men. Overall, women are two to three times more likely to be affected than men. Scientific literature tends to confirm that gender bias among professionals plays a certain role in mental health diagnosis. The aim of this study is to find out whether these biases already exist prior to professional practice by investigating the presence of gender biases in psychology and medical students.


The presented article summarizes the topics and recommendations of a large-scale mixed-methods study on behalf of the Swiss Federal Office of Justice. The mandate was to evaluate the implementation of involuntary admission (Fürsorgerische Unterbringung, FU) and coercion as well as measures to promote patients’ autonomy in Switzerland to assess a possible need for revision of the legal articles on the regulation of coercion.


In the Age of Enlightenment, the availability of chocolate was expanding across European societies, eliciting criticism and even moral panic reminiscent of coffee and tobacco. These dialogues encompassed religious ideologies with divergent Protestant and Catholic standpoints on whether drinking chocolate was permissible during fast. Further, certain physicians highlighted negative health outcomes from the stimulant properties of chocolate.
The evolving attitude towards chocolate resemble the alternating societal trajectories of other substances. For example, alcohol has been consumed for different purposes throughout history but its moral, social and health perceptions have fluctuated.